La varicela es una enfermedad común en la infancia, pero es importante saber que, a pesar de haberla padecido, el virus no desaparece completamente del organismo. El virus varicela-zóster puede permanecer latente en el cuerpo durante años o incluso décadas, y al reactivarse, puede provocar una enfermedad diferente, según explica el especialista José Luis Alfredo Mora Guevara, secretario académico de la Facultad de Estudios Superiores Zaragoza (FES) UNAM.
De acuerdo con el especialista, cuando el virus se reactiva en una persona que ha tenido varicela, provoca el herpes zóster, una afección que suele manifestarse en la edad adulta.
Se estima que en México se registran alrededor de 220 mil nuevos casos de herpes zóster cada año, principalmente en personas mayores de 50 años.
¿Qué es la varicela-zóster?
Según explica Cleveland Clinic, el virus varicela-zóster es el responsable de la varicela, el herpes zóster y otras infecciones.
Este virus se aloja en los ganglios del sistema nervioso, estructuras formadas por neuronas que transmiten información sensorial desde el cuerpo.
Estas células, de larga duración y lenta renovación, ofrecen un refugio ideal para el virus.
El sistema inmunológico puede mantenerlo bajo control durante años o décadas, siempre y cuando se mantenga fuerte y saludable.
Estudios realizados hace más de un siglo revelaron que las lesiones del herpes zóster siguen trayectos específicos en la piel y, comúnmente, afectan solo un lado del cuerpo. Estas áreas corresponden a los dermatomas, regiones conectadas a un nervio sensorial específico.
Investigaciones posteriores confirmaron que el virus permanece en las neuronas de los ganglios nerviosos y, al reactivarse cuando el organismo se debilita, viaja a través de un nervio, causando inflamación, daño neuronal y dolor intenso.
Es importante destacar que el herpes zóster solo puede desarrollarse en personas que hayan tenido varicela, ya que es la reactivación del mismo virus en el sistema nervioso, según José Luis Alfredo Mora Guevara.
¿Cuáles son los síntomas del herpes zóster?
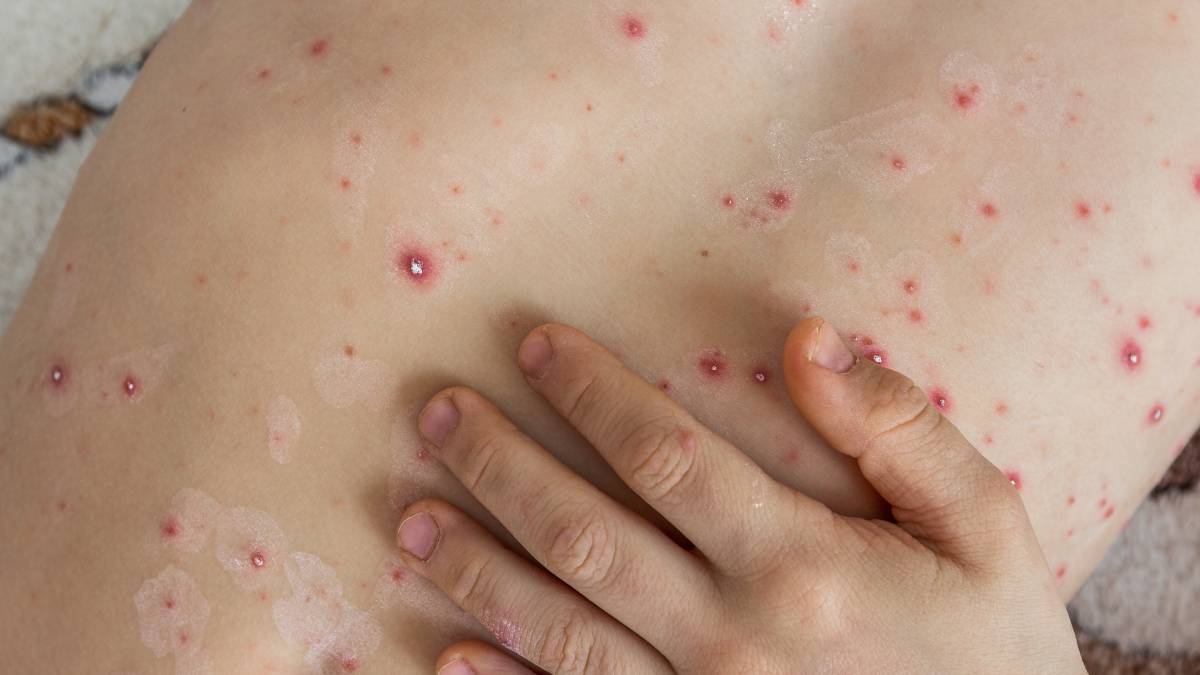
El herpes zóster comienza con una fase prodrómica caracterizada por dolor quemante, hormigueo o picazón en una zona específica del cuerpo, generalmente en el torso, aunque también puede afectar la cara o los ojos.
Días después, aparece una erupción rojiza con ampollas llenas de líquido que siguen el trayecto del nervio afectado y se presentan en un solo lado del cuerpo. Estas lesiones evolucionan hasta formar costras y cicatrizar en un período de dos a cuatro semanas.
Cuando el virus afecta el ojo o la punta de la nariz, se considera una forma grave que requiere atención médica inmediata, ya que puede provocar:
- Inflamación de la córnea (queratitis)
- Uveítis o glaucoma
- Pérdida de la visión, parcial o irreversible
Durante el brote, el dolor puede ser intenso y persistente, incluso con estímulos leves como el roce de la ropa.
Neuralgia posherpética y otros riesgos
En la mayoría de los casos, el dolor desaparece al sanar la piel. Sin embargo, algunas personas, especialmente los adultos mayores, pueden desarrollar neuralgia posherpética, un dolor crónico que puede durar meses o años.
En casos graves, también puede presentarse parálisis facial debido al daño en los nervios.
El riesgo aumenta cuando el sistema inmunológico se debilita por factores como:
- Enfermedades como cáncer o VIH
- Tratamientos inmunosupresores
- Envejecimiento
- Estrés físico o emocional
- Enfermedades crónicas como diabetes mal controlada
¿Cómo se puede prevenir el herpes zóster?
La forma más eficaz de prevenir el herpes zóster es la vacunación, especialmente en adultos mayores de 50 años o personas con factores de riesgo.
Existen dos vacunas principales:
- Zostavax: contiene virus vivos atenuados, pero su efectividad disminuye con el tiempo y actualmente se utiliza menos
- Shingrix: vacuna recombinante con una eficacia cercana al 90 %, recomendada actualmente. Se aplica en dos dosis, incluso en personas que ya han tenido la enfermedad
Diagnóstico y tratamiento oportuno
El diagnóstico del herpes zóster suele ser clínico, basado en los síntomas y la apariencia de las lesiones, especialmente por su distribución unilateral en los dermatomas.
En casos atípicos, pueden realizarse pruebas como la PCR (reacción en cadena de la polimerasa) para detectar el material genético del virus.
El tratamiento con antivirales es más efectivo si se inicia dentro de las primeras 72 horas tras la aparición de las lesiones, ya que reduce la duración del brote, el dolor y el riesgo de complicaciones.
Si tienes una denuncia, reporte o inquietud, comunícate al WhatsApp de Uno TV: +52 55 8056 9131. Estamos para escucharte y darle voz a tu historia.
Sigue a Uno TV en Google Discover y consulta las noticias al momento.