Una fusión de ACE2 y nanocuerpos permite la neutralización de pan-sarbecovirus. En relación con la membrana viral del coronavirus, una ilustración muestra dicha membrana decorada con estos elementos.
Un estudio colaborativo publicado en Immunity, fruto del trabajo conjunto del Laboratorio Batista y el Laboratorio Liu del Ragon Institute, junto con el Laboratorio Schief del Scripps Research Institute, ha descubierto un mecanismo previamente desconocido que influye en la selección de las células inmunitarias durante una respuesta inmune.
Cuando el sistema inmunitario se encuentra con un patógeno o una vacuna, las células B que reconocen la amenaza se agrupan en estructuras denominadas centros germinales. Allí, experimentan rondas de mutación y selección que producen anticuerpos cada vez más eficaces, un proceso que los científicos han entendido tradicionalmente como puramente competitivo, donde las células B con mayor capacidad de unión prevalecen sobre las más débiles.
Los nuevos hallazgos revelan una capa adicional de control. Utilizando modelos de ratón, el equipo descubrió que las células B que se unían al objetivo con mayor fuerza en realidad pasaban menos tiempo en los centros germinales que las células con menor capacidad de unión. Y, si bien las células B de fuerza similar podían coexistir sin afectarse mutuamente, las células con mayor capacidad de unión suprimían activamente a las más débiles que se dirigían al mismo sitio.
«Cuando comenzamos a examinar esta respuesta, quedó claro que el efecto era altamente localizado, a nivel anatómico», explicó Yu Yan, PhD, investigador del Laboratorio Batista y primer autor del estudio. «Pudimos identificar células dentro y alrededor de los centros germinales que producían anticuerpos, creando un circuito de retroalimentación hiperlocal.»
La propia producción de los centros germinales actúa como un «freno» que limita la selección adicional contra ese objetivo particular y parece tener un propósito importante.
«La unión de los anticuerpos solo necesita ser lo suficientemente alta para la protección. Eventualmente, se obtienen rendimientos decrecientes», señaló Facundo Batista, PhD, investigador principal y coautor correspondiente. «Frenar el desarrollo adicional de los fijadores ya eficaces redirige los centros germinales hacia otros objetivos. Los propios anticuerpos impulsan así la diversidad de anticuerpos y una respuesta más amplia.»
Estos hallazgos ofrecen nuevas consideraciones para las estrategias de diseño de vacunas que buscan generar respuestas inmunitarias potentes y amplias.
Una parte poco estudiada de los anticuerpos, la bisagra inferior de la inmunoglobulina G (IgG), actúa como un centro de control estructural y funcional, según un estudio realizado por investigadores del Science Tokyo. La eliminación de un único aminoácido en esta región transforma un anticuerpo completo en una molécula estable de media IgG1 con una actividad inmunitaria alterada. Estos hallazgos ofrecen un modelo para diseñar terapias con anticuerpos de nueva generación con efectos inmunológicos personalizados para tratar enfermedades como el cáncer y las enfermedades autoinmunes.
Los anticuerpos son proteínas con forma de Y que ayudan al sistema inmunitario a reconocer y eliminar amenazas externas, como bacterias y virus. La inmunoglobulina G (IgG) es el anticuerpo predominante en el torrente sanguíneo, representando aproximadamente el 75 por ciento de los anticuerpos circulantes. Su estructura se divide en dos unidades funcionales principales conectadas por una bisagra flexible que debe funcionar en conjunto de manera impecable.
Un estudio publicado en la Journal of Medicinal Chemistry el 29 de enero de 2026, revela que la eliminación de un único aminoácido en la bisagra inferior de un anticuerpo puede alterar drásticamente su ensamblaje y señalización inmunitaria. La investigación fue liderada por la profesora asociada Saeko Yanaka y la estudiante de posgrado Yuuki Koseki del Instituto de Ciencia de Tokio (Science Tokyo), Japón, en colaboración con investigadores de la Universidad de Kyushu, Japón, la Universidad de Nagoya, Japón y los Institutos Nacionales de Ciencias Naturales, Japón.
Para profundizar en nuestra comprensión del papel de la región de la bisagra en la configuración de la arquitectura y función de la IgG1, eliminamos sistemáticamente residuos en la región de la bisagra inferior. Nuestro estudio demuestra que una única deleción, una mutación en la región de la bisagra de la IgG1, puede producir moléculas de media IgG1.
Saeko Yanaka, Profesora Asociada, Instituto de Ciencia de Tokio
Un anticuerpo IgG tiene tres componentes estructurales principales. Dos brazos coincidentes, conocidos como regiones Fab, se unen a antígenos específicos, mientras que una región Fc similar a un tallo los conecta y transmite señales al sistema inmunitario.
Conectando los brazos Fab al tallo Fc se encuentra un segmento corto llamado bisagra. Aunque pequeña, la bisagra juega un papel fundamental al permitir que las diferentes partes del anticuerpo se muevan juntas. Proporciona la flexibilidad justa para que los brazos del anticuerpo se adapten, permitiendo una captura eficiente del objetivo al tiempo que mantiene la señalización inmunitaria.
La bisagra de la IgG tiene un diseño «en mosaico», con un núcleo central rígido que mantiene unidas las dos cadenas pesadas a través de enlaces disulfuro, rodeado por segmentos superior e inferior de la bisagra más flexibles.
Estudios previos se han centrado principalmente en cómo los cambios en la bisagra superior y el núcleo central afectan la función de los anticuerpos, pasando por alto la bisagra inferior. Para investigar el efecto de las mutaciones en la bisagra inferior, el equipo realizó sustituciones sistemáticas de aminoácidos en la región de la bisagra del trastuzumab, un anticuerpo humanizado IgG1 bien conocido utilizado para atacar la proteína HER2 en la terapia contra el cáncer. Al eliminar un único residuo de prolina (Pro230), observaron la formación de una especie de anticuerpo de media talla, de 75 kDa, conocida como media IgG1. En esta configuración, el patrón de enlace disulfuro se interrumpió y las dos cadenas pesadas ya no estaban unidas de forma estable.
Los estudios de imagen revelaron que la orientación relativa de las regiones Fab y Fc había cambiado. En un anticuerpo IgG normal, la región Fc está dispuesta de manera que permite que sus dos mitades se emparejen e interactúen con los receptores inmunitarios. En el anticuerpo de media talla, esta superficie de emparejamiento se rotó hacia adentro, hacia la región Fab. Esta disposición inusual probablemente provoque interferencias físicas de los brazos Fab, impidiendo que la región Fc forme su dímero normal.
A pesar de esta interrupción, el anticuerpo de media talla no estaba completamente inactivo. Retuvo la capacidad de unirse al receptor inmunitario de alta afinidad FcγRI a través de una única interfaz. Debido a que FcγRI puede interactuar con los anticuerpos con alta afinidad, incluso una molécula de media IgG podría desencadenar la señalización inmunitaria, aunque con menos eficiencia que un anticuerpo de tamaño completo.
En conjunto, estos hallazgos demuestran que la bisagra inferior juega un papel decisivo en el mantenimiento de la forma, la estabilidad y la función de los anticuerpos, lo que llevó a los investigadores a describirla como un «centro de control estructural y funcional» en la IgG1 con el potencial de diseñar anticuerpos terapéuticos con efectos inmunológicos personalizados.
«Estos conocimientos redefinen el papel de la región de la bisagra y proporcionan un modelo para diseñar variantes de anticuerpos con perfiles de efector adaptados para enfermedades autoinmunes, cáncer y más allá», afirma Yanaka.
Fuente:
Referencia del diario:
Koseki, Y., et al. (2026). Key Role of Pro230 in the Hinge Region on the Architecture and Function of IgG1. Journal of Medicinal Chemistry. DOI: 10.1021/acs.jmedchem.5c02419. https://pubs.acs.org/doi/10.1021/acs.jmedchem.5c02419
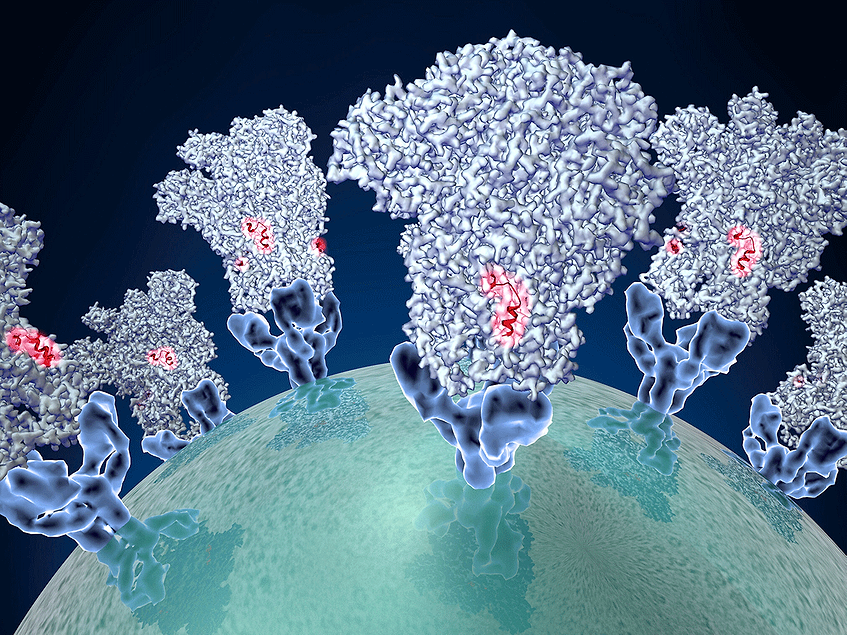
Un equipo multidisciplinario de investigación ha descubierto un mecanismo clave que permite a la bacteria humana Mycoplasma pneumoniae –responsable de la neumonía atípica y otras infecciones respiratorias– obtener colesterol y otros lípidos esenciales directamente del cuerpo humano. El hallazgo, publicado en Nature Communications, fue liderado por la Dra. Noemí Rotllan, del Instituto de Investigación Sant Pau (IR Sant Pau) y el Centro de Investigación Biomédica en Diabetes y Enfermedades Metabólicas Asociadas (CIBERDEM); la Dra. Marina Marcos, de la Universidad Autónoma de Barcelona (UAB); y el Dr. David Vizarraga, del Instituto de Biología Molecular de Barcelona del Consejo Superior de Investigaciones Científicas (IBMB-CSIC) y el Centro de Regulación Genómica (CRG). La coordinación general estuvo a cargo del Dr. Joan Carles Escolà-Gil, de IR Sant Pau y CIBERDEM; el Dr. Jaume Piñol, de la UAB; y el Dr. Ignacio Fita, del IBMB-CSIC.
La Dra. Joan Carles Escolà-Gil explica que «la bacteria utiliza la proteína P116 como una herramienta muy eficaz para capturar colesterol y otros lípidos esenciales del huésped, un mecanismo que le permite sobrevivir y colonizar tejidos más allá del pulmón». Añade que «comprender este proceso abre nuevas vías para bloquear su crecimiento y explorar aplicaciones biotecnológicas basadas en su afinidad por los tejidos ricos en lípidos».
Este descubrimiento es especialmente relevante porque, aunque Mycoplasma pneumoniae se conoce principalmente como una bacteria respiratoria, varios estudios –incluido este– demuestran que puede llegar a otros tejidos del cuerpo, especialmente aquellos con un entorno rico en lípidos. Comprender cómo logra esta colonización extrarespiratoria ayuda a explicar las manifestaciones clínicas fuera del pulmón y proporciona pistas sobre su posible contribución a los procesos inflamatorios sistémicos.
P116, un sistema bacteriano para la captación de colesterol
A diferencia de otras bacterias, Mycoplasma pneumoniae no puede sintetizar muchos lípidos esenciales para la integridad de su membrana, incluido el colesterol, y por lo tanto depende totalmente del huésped para sobrevivir. En este contexto, el nuevo estudio demuestra que la proteína P116 actúa como un sistema de captación de lípidos altamente eficiente, capaz de extraer colesterol y otras especies lipídicas tanto de las lipoproteínas humanas –incluyendo LDL y HDL– como de diferentes tipos de células.
Los experimentos realizados por el equipo muestran que P116 incorpora rápidamente colesterol de LDL y HDL, pero también puede capturar fosfatidilcolinas, esfingomielinas y triacilglicéridos. Esta capacidad de reconocer y absorber múltiples tipos de lípidos convierte a P116 en un mecanismo esencial para la supervivencia del microorganismo. Al suministrar a su membrana componentes obtenidos directamente del huésped, Mycoplasma pneumoniae puede adaptarse a diferentes entornos del cuerpo y colonizar tejidos con un alto contenido lipídico más allá del sistema respiratorio.
La Dra. Noemí Rotllan destaca la importancia biológica de este hallazgo: «P116 actúa como una puerta de entrada de lípidos para la bacteria, un sistema extraordinariamente versátil que le permite incorporar colesterol, fosfolípidos y esfingolípidos del huésped». Añade que «esta amplia capacidad de captación de lípidos explica en gran medida por qué Mycoplasma pneumoniae puede sobrevivir en entornos tan diversos y localizarse en tejidos donde otras bacterias no podrían prosperar».
Un anticuerpo que ralentiza el crecimiento y la adhesión
El estudio también revela que un anticuerpo monoclonal dirigido específicamente al dominio C-terminal de P116 bloquea notablemente la captación de colesterol por la bacteria, un proceso esencial para su supervivencia. Al impedir que P116 funcione como un sistema de entrada de lípidos, el anticuerpo reduce significativamente el crecimiento de Mycoplasma pneumoniae en cultivos celulares y limita su capacidad para adherirse a lesiones ateroscleróticas humanas en muestras ex vivo. Esta doble acción –ralentizar la proliferación bacteriana y prevenir su presencia en áreas vulnerables del sistema cardiovascular– representa un avance importante en la comprensión del papel patógeno y extrarespiratorio de este microorganismo.
La Dra. Marina Marcos, investigadora de la UAB, señala que prevenir esta adhesión es particularmente relevante porque la presencia de Mycoplasma pneumoniae en placas vulnerables podría promover la inflamación local y comprometer la estabilidad de la lesión. Las placas inestables son más propensas a la ruptura, un proceso que puede desencadenar eventos cardiovasculares graves.
El Dr. Joan Carles Escolà-Gil subraya su potencial: «El anticuerpo se dirige al punto clave de la bacteria, que es su capacidad para capturar colesterol. Al bloquear P116, ralentizamos su crecimiento y evitamos que se adhiera a las lesiones ateroscleróticas». Añade que «esto es relevante porque la presencia de Mycoplasma pneumoniae en placas vulnerables podría contribuir a la inflamación y comprometer su estabilidad. Prevenir esta adhesión ofrece una oportunidad para proteger aún más los tejidos afectados por la aterosclerosis».
Una herramienta biotecnológica para dirigir terapias
Los investigadores también han utilizado una forma modificada e inofensiva de la bacteria, diseñada para servir como una herramienta biotecnológica para estudiar cómo se distribuye dentro del cuerpo. Esta versión del microorganismo conserva su capacidad natural para localizarse en tejidos ricos en lípidos, pero ha sido adaptada para que no cause enfermedad. En experimentos con ratones hipercolesterolémicos, la bacteria modificada se acumula selectivamente en el hígado y en las placas ateroscleróticas, lo que la convierte en un vehículo potencial para administrar moléculas terapéuticas o agentes de diagnóstico precisamente a los tejidos donde más se necesitan.
Esta capacidad de focalización específica abre una vía prometedora en un área emergente de la biotecnología: el uso de microorganismos vivos modificados como sistemas para la administración dirigida de moléculas terapéuticas. En el caso de Mycoplasma pneumoniae, su metabolismo minimalista y su dependencia de los lípidos del huésped lo convierten en una plataforma particularmente atractiva y manipulable.
La Dra. Noemí Rotllan lo resume de la siguiente manera: «La versión modificada de Mycoplasma pneumoniae muestra un tropismo natural hacia el hígado y las lesiones ateroscleróticas, lo que la convierte en una plataforma biotecnológica prometedora para el estudio y el tratamiento de enfermedades metabólicas y cardiovasculares». Añade que «aprovechar la biología de este microorganismo de forma controlada nos permite concebir estrategias terapéuticas dirigidas que son más precisas y potencialmente más eficaces para actuar sobre los tejidos afectados por la aterosclerosis o la enfermedad del hígado graso».
Un avance conceptual y una colaboración científica de alto nivel
Más allá de su relevancia biomédica, el estudio proporciona un avance conceptual en la comprensión de Mycoplasma pneumoniae, un patógeno con uno de los genomas bacterianos más pequeños conocidos, que depende en gran medida del huésped para obtener lípidos esenciales. Identificar P116 como un mecanismo fundamental de captación de lípidos abre nuevas vías para el desarrollo de terapias antimicrobianas y vacunas.
También participaron en la investigación científicos del Centro de Microscopía Electrónica Conjunta del Sincrotrón ALBA, la Clínica Universidad de Navarra y el Instituto de Investigación Sanitaria de Navarra (IdiSNA). Contribuyeron a la caracterización estructural de P116, al análisis de su interacción con anticuerpos y a estudios de imagen y biodistribución en modelos animales.
El trabajo fortalece una colaboración científica multidisciplinaria entre centros líderes en biología estructural, microbiología, cardiometabolismo e imagen biomédica. Coloca esta línea de investigación a la vanguardia del diseño de nuevas herramientas biotecnológicas basadas en microorganismos modificados para estudiar e intervenir en enfermedades metabólicas y cardiovasculares.
Fuente: Instituto de Investigación Sant Pau (IR Sant Pau) Referencia del artículo: Vizarraga, D., et al. (2025). Sources of essential lipids for Mycoplasma pneumoniae via P116 to target liver and atherosclerotic lesions. Nature Communications. doi: 10.1038/s41467-025-66129-5. https://www.nature.com/articles/s41467-025-66129-5
Las células B, componentes clave del sistema inmunitario, producen anticuerpos para combatir bacterias, virus y otras sustancias extrañas. Un nuevo estudio preclínico realizado por investigadores de Weill Cornell Medicine revela que, durante su preparación para esta defensa, las células B revierten temporalmente a un estado más flexible, similar al de las células madre, dentro de los ganglios linfáticos. Estos hallazgos podrían ayudar a comprender por qué muchos linfomas se desarrollan a partir de células B maduras, en lugar de células madre como ocurre con otros tipos de cáncer, y podrían guiar el desarrollo de tratamientos más eficaces.
El estudio, publicado el 29 de diciembre en Nature Cell Biology, revela una paradoja: a medida que las células B maduras se preparan para producir anticuerpos, un proceso altamente especializado, adquieren temporalmente plasticidad, una característica normalmente reservada para las células madre no especializadas. Esto lo logran borrando parcialmente sus características de célula B y activando programas similares a los de las células madre, que normalmente están silenciados en las células maduras y diferenciadas. Estos son cambios epigenéticos, lo que significa que el empaquetamiento del ADN se ajusta para regular la actividad génica sin alterar la información genética en sí. De este modo, las células pueden activar o desactivar estos cambios según sea necesario.
«Los linfomas están impulsados principalmente por mutaciones genéticas, pero nuestro estudio sugiere que algunas de estas mutaciones pueden aprovechar esta plasticidad epigenética para promover el crecimiento y la adaptación del tumor», afirmó la Dra. Effie Apostolou, profesora asociada de biología molecular en medicina y miembro del Sandra and Edward Meyer Cancer Center en Weill Cornell Medicine.
La Dra. Laurianne Scourzic, ex instructora de biología molecular en medicina, también codirigió el trabajo en colaboración con el Dr. Ari Melnick, profesor adjunto de medicina en Weill Cornell Medicine y director del Josep Carreras Leukaemia Research Institute en Barcelona.
Una fuente de juventud para las células B
Después de que las células B se encuentran con un antígeno, se forma un entorno especial llamado centro germinal a su alrededor en los ganglios linfáticos. En este centro, las células B alternan entre dos zonas: en una, llamada zona oscura, las células B se dividen y mutan rápidamente para producir una variedad aleatoria de anticuerpos; luego, se desplazan a la otra zona, llamada zona clara, donde dejan de dividirse y compiten por la selección de las células T colaboradoras para formar células secretoras de anticuerpos o células B de memoria, que ayudan al cuerpo a recordar el antígeno con el que se encontró. Si las células B no son seleccionadas para ninguna de estas opciones, sufren apoptosis (muerte programada) o una pequeña fracción regresa para nuevas rondas de proliferación, mutación y selección.
Estos cambios rápidos y multidireccionales son inusuales en las células maduras normales y llevaron al equipo de la Dra. Apostolou a plantear la hipótesis de que las células B podrían estar revirtiendo a un estado similar al de las células madre durante este proceso.
Sabemos que estas células B son maduras y están completamente diferenciadas, pero presentan características que recuerdan a las células madre. Esto va en contra del dogma central de que las células pierden su plasticidad y su capacidad de ser células madre a medida que se desarrollan.
Dra. Effie Apostolou, Weill Cornell Medicine
El equipo empleó métodos funcionales rigurosos para probar la plasticidad de estas células y descubrió que, efectivamente, las células B del centro germinal tienen una capacidad mucho mayor de reprogramarse a un estado similar al de las células madre en comparación con otras células B maduras. Una investigación más profunda reveló que solo un pequeño subconjunto de las células B del centro germinal, las que reciben ayuda de las células T, adquieren esta plasticidad, lo que demuestra que este proceso está estrictamente regulado. De hecho, utilizando diversos medios para modular la comunicación entre las células B y las células T, el equipo pudo mejorar o reducir la plasticidad de las células B.
Utilizando técnicas de célula única, la Dra. Scourzic descubrió que las células B que interactuaban con las células T colaboradoras mostraban una expresión reducida de genes específicos de las células B, debilitando su identidad de célula B, al tiempo que reactivaban programas y elementos reguladores similares a los de las células madre y progenitoras, que normalmente están reprimidos durante el desarrollo. En otro experimento, los investigadores eliminaron una proteína llamada histona H1, que se muta con frecuencia en pacientes con linfoma y que normalmente mantiene la cromatina fuertemente empaquetada dentro de las células B. Observaron una «apertura» de la cromatina y un aumento de la plasticidad de todas las células B del centro germinal, independientemente de su interacción con las células T colaboradoras. «Este resultado demuestra que puede haber múltiples vías hacia esta plasticidad», dijo la Dra. Scourzic.
El equipo examinó entonces las asociaciones con pacientes con linfoma. «Todas las firmas que identificamos para este estado altamente plástico parecen estar aún más reguladas al alza en muchos pacientes con linfoma, y se correlacionan con peores pronósticos», dijo la Dra. Apostolou. «Creemos que la plasticidad normal y estrictamente regulada durante la respuesta inmunitaria puede ser secuestrada por mutaciones específicas para promover la linfomogénesis o mejorar la adaptación». Las mutaciones en la histona H1 son un ejemplo de ello.
El trabajo actual destaca moléculas y vías prometedoras y susceptibles de ser dirigidas que están involucradas en la plasticidad de las células B. En última instancia, identificar los mecanismos involucrados en la plasticidad de las células B del centro germinal y sus vínculos funcionales con las mutaciones del linfoma podría ayudar a los investigadores a encontrar biomarcadores que indiquen qué pacientes responderán mejor a las terapias.